K1 PRÄVENTION
HIV-Test für alle? Ja oder nein?
Referent*innen
Silke Klumb | Deutsche Aidshilfe | Berlin
Dr. Stefan Scholten | Praxis Hohenstaufenring | Köln
Talkrunde im Anschluss mit
Prof. Dr. Cornelia Kolberg-Liedtke | Hochschule Bochum
Dr. Konrad Isernhagen | Gesundheitsamt Köln
Oliver Schubert | Aidshilfe Köln

Kontext
Die Frage nach der richtigen Teststrategie ist schon seit vielen Jahren ein Thema. Derzeit ändert sich die Zahl der jährlichen Neuinfektionen kaum noch, und nach wie vor bleiben rund 8.000 bis 10.000 Fälle undiagnostiziert. Gleichzeitig machen Patient*innen ab 50 Jahren mit heterosexuellen Kontakten und/oder Migrationshintergrund den höchsten Anteil der Spätdiagnosen aus. Die Mehrheit der Neuinfektionen entfällt weiterhin auf MSM, was zielgruppenspezifische Angebote unverzichtbar macht.
Stigmatisierung von Infektion und Krankheit bleibt dabei ein zentrales Problem: Nach wie vor herrscht das Vorurteil, dass man sich HIV „holt“ und selbst schuld ist. Menschen mit HIV machen die gravierendsten Diskriminierungserfahrungen im Gesundheitssystem selbst. Eine der Ursachen ist der veraltete Wissensstand bei Ärzt*innen und medizinischem Personal: Im Rahmen der jeweiligen Ausbildung bekommen HIV und Aids nicht die Aufmerksamkeit, die nötig wäre, um Symptome früh erkennen zu können. Im Bachelorstudiengang Hebammenwissenschaften etwa wird das Thema in einem siebensemestrigen Studium rund 90 Minuten lang behandelt.
Zur Diskussion stehen verschiedene Strategien, etwa die in London, bei der im Rahmen der Austeritätspolitik eine große Summe für flächendeckende Tests in Notaufnahmen bereitgestellt wurde, bei gleichzeitiger Streichung aller zielgruppenspezifischen Angebote. Auch das generelle Angebot eines HIV-Tests für alle Schwangeren in Deutschland findet Erwähnung.
Mit einer Übertragungsrate auf das Kind von unter 1 % mittlerweile ist ein klarer Nutzen erkennbar. Im Mutterpass ist nicht das Ergebnis, sondern nur die Durchführung dokumentiert, was zur Entstigmatisierung beitragen kann.
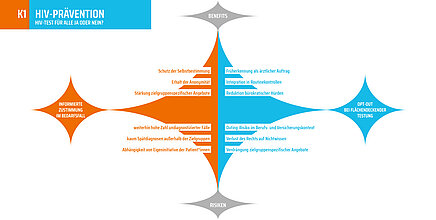
Es stellt sich also die Frage, wie die relevanten Zielgruppen am besten erreicht werden, wo und wie oft getestet wird – und wie eine Einverständniserklärung aussehen kann, die sowohl unbürokratisch als auch ethisch unbedenklich ist.
Beide Seiten sind sich einig, dass es mehr durchgeführte Tests geben sollte, um möglichst viele Spätdiagnosen zu verhindern. Eine Entstigmatisierung von Test und Diagnose gerade auch medizinischen Bereich ist der entscheidende Faktor. Selbsttests werden aufgrund ihrer für schwierigen Anwendung (tiefer Stich in den Finger zur Blutabnahme), der geringen Sensitivität sowie daraus resultierender möglicher falscher Ergebnisse als problematisch eingeschätzt.
Einigkeit herrscht zudem darüber, dass Modellversuche notwendig sind – etwa der Inklusion eines HIV-Tests in den sogenannten Check-up 35 – um Lösungen für das gesamte Gesundheitssystem zu finden.
Frühere HIV-Diagnosen und geringere Hürden sind wichtig, aber nicht um jeden Preis. Menschen müssen vor einem Test gefragt werden und selbst entscheiden können. Die Zahlen dürfen nicht über der Selbstbestimmung des Einzelnen stehen. Medizinisches Unvermögen in Beratung und Diagnose darf nicht mit verpflichtenden flächendeckenden Tests kompensiert werden. Aus der hausärztlichen Sicht sind Kosten und Arbeitsaufwand für einzelne Praxen vermeintlich zu hoch.
Tests ohne Einwilligung öffnen Tür und Tor für eine Auswertung des Status etwa durch Versicherungen oder ein Outing im Arbeitskontext mit beruflichen Konsequenzen (Pflege). Auch das Recht auf Nichtwissen ist damit gefährdet. Bei einem HIV-Test im Rahmen des Check-up 35 bei Hausärzt*innen fällt die Anonymität weg. Die oben genannte britische Strategie führt dazu, dass viele Menschen keinen direkten Zugang mehr zu Tests haben.
Die Gespräche, die etwa die Aidshilfen vor einem Test führen, sind wichtig . Neu Diagnostizierte melden zurück, dass sie den nicht wertenden Ansatz dieser Beratungen als sehr hilfreich empfinden. Aufsuchende und zielgruppenspezifische Testangebote sind daher effizienter als flächendeckende Tests.
Für Menschen aus vulnerablen Gruppen, etwa Migrant*innen ohne Papiere und nicht versicherte Obdachlose, steht oft nur das Geld für die Testung zur Verfügung, aber keine Mittel für die Therapie. Das ist aus ethischer Sicht unverantwortlich.
Beim Opt-out-Ansatz wird ein HIV-Test standardmäßig angeboten und nur auf ausdrücklichen Wunsch nicht durchgeführt – ein Prinzip, das aus der Cookie-Abfrage beim Besuch von Websites bereits bekannt ist. Früherkennung und Behandlung sind aufgrund des ärztlichen Auftrags geboten. Je nach (Familien-) Situation sind die Testung und die daran anschließende Kommunikation lebensrettend.
Unabhängig von der Frage der Einwilligung sollen Testangebote in Praxen und Kliniken ausgebaut werden. Tests und Untersuchungen werden gegenwärtig nur anlassbezogen durchgeführt – früher wurden bei der stationären Aufnahme umfassende Tests gemacht, heute muss ein konkreter Benefit vorliegen. Immer wieder werden HIV-Tests von Patient*innen angefragt, aber abgelehnt. Hausärzt*innen scheuen die Aufklärung über HIV/Aids vor dem Text und die Mitteilung des Ergebnisses danach; Fachärzt*innen ordnen vorhandene Symptome nicht richtig ein.
Zudem sind die bürokratischen Hürden oft hoch. Auch wenn eine Infektion bekannt ist, darf die Viruslast ohne erneute Zustimmung nicht bestimmt werden. Eine einmalige Aufklärung muss daher ausreichen – die Pflicht, jedes Mal ein neues Gespräch zu führen, soll entfallen. Stattdessen sollte die Dokumentation der Zustimmung „nach standardisierter Aufklärung“ in der Krankenakte genügen. HIV-Tests müssen wie die Testung auf Hepatitis C in die bestehenden Routinekontrollen integriert werden.
HIV und HIV-Tests müssen normalisiert und entstigmatisiert werden. Diskriminierung im Gesundheitssystem muss rechtliche Konsequenzen haben.
Bürokratische Hürden müssen maximal vereinfacht werden. Eine einmalige standardisierte Aufklärung der Patient*innen soll ausreichen, alle relevanten Informationen sollen auf eine DIN-A4-Seite passen.
Ärzt*innen und medizinisches Fachpersonal brauchen verbindliches Grundwissen zu HIV – durch verpflichtende Ausbildungsinhalte der Ärztekammern zu Sexualität, HIV und Drogen sowie den Ausbau von Schulungsangeboten, damit Anzeichen einer Infektion früh erkannt werden.
Testangebote für Menschen ohne Aufenthaltsgenehmigung oder Krankenversicherung müssen konsequent mit Therapieangeboten verknüpft werden.
Zum Abschluss des Tages wurde in Bezug auf die Kontroverse folgende Frage gestellt: HIV-Test: Gesagt, getan – reicht das?
58,3 Prozent antworteten mit JA
41,7 Prozent antworteten mit NEIN