K6 HIV IMPFSTOFFFORSCHUNG
Hoffnung oder ewige Sackgasse?
Referent*innen
Prof. Dr. Mirko Trilling | Uniklinik Essen
Dr. Eva Wolf | MVZ München am Goetheplatz
Armin Schafberger | Berlin

Kontext
Im Jahr 2023 wurden 671,25 Mio. Dollar für HIV/AIDS-Vakzinforschung ausgegeben, und es gibt Berechnungen, dass seit 1974 rund 154 Millionen Leben durch Impfungen gerettet wurden. Andererseits haben 40 Jahre Impfforschung kein greifbares Ergebnis gebracht, und nach Angaben von UNAIDS (Joint United Nations Programme on HIV/Aids) lag die Zahl der nicht-diagnostizierten Infektionen im Jahr 2024 bei geschätzten 5,3 Millionen.
Die verfügbaren Präventions- und Therapiemittel wirken – die Lücke besteht nicht in ihrer Wirksamkeit, sondern in ihrer Umsetzung. Aber die gegenwärtige politische Lage hat große Auswirkungen auf Impfstoffforschung und Therapie. Was passiert, wenn die Gelder nicht mehr für beides reichen? Kann man die Impfforschung überhaupt trennscharf aus dem Budget herausschneiden? Wo wäre ein Impfstoff noch ein Gamechanger? Und – unabhängig von den politischen Entwicklungen – sind wir zu ungeduldig? Am Kölner Dom wurde immerhin auch 632 Jahre gebaut.
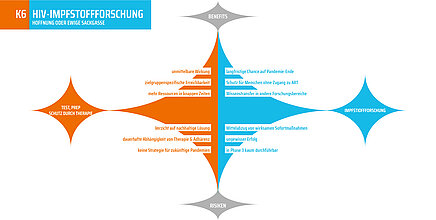
Die Impfstoffforschung ist seit Jahrzehnten eine Sackgasse: Sie ist teuer, langwierig und bislang erfolglos geblieben. Es gibt eine hohe genetische Diversität und Mutationsrate von HIV – und gleichzeitig kein natürliches Vorbild für eine Impfstoffentwicklung. Hinzu kommt, dass die sogenannten Immunkorrelate, also die messbaren Immunreaktionen, die nachweislich vor HIV schützen, bislang ungeklärt sind. Geschlechtsspezifische Unterschiede wie etwa höhere Immunantworten bei Frauen erschweren die Entwicklung zusätzlich.
Aus diesen Gründen sollten wir uns auf Tests, PrEP (Prä-Expositions-Prophylaxe) und TasP (Treatment as Prevention, Behandlung als Prävention) konzentrieren: PrEP reduziert das Infektionsrisiko um über 90 %, und TasP ist eine der effektivsten Präventionsstrategien.
Dennoch haben fast ein Viertel aller Menschen mit HIV keinen Zugang zu antiretroviraler Therapie (ART). Die jüngsten Einbrüche in der Finanzierung könnten uns wieder auf das Niveau der Neuinfektionen der frühen 2000er Jahre zurückführen.
Erschwerend kommt hinzu, dass sich Phase-3-Studien – also die entscheidenden Wirksamkeitsstudien an großen Probandengruppen – unter den gegenwärtigen Bedingungen kaum noch durchführen lassen. Jeder Dollar, der in die Impfstoffforschung fließt, fehlt daher bei Programmen, die heute konkrete Infektionen verhindern könnten.
Harm Reduction ist eine eigenständige Alternative zur abstinenzorientierten Therapie – und weit mehr als der bloße Hinweis auf Drogenrisiken oder das Austauschen von Spritzen. Gelegentlicher Chemsex muss nicht zwangsläufig gesundheitliche Folgen haben, und die Grenze zwischen kontrolliertem und problematischem Konsum verläuft fließend und individuell verschieden.
Um Harm Reduction wirksam zu gestalten, gilt es, die Motivationen für Chemsex zu verstehen. Die zentrale Frage lautet: Welches unerfüllte Bedürfnis erfüllt der Chemsex ? Es geht nicht nur um die Bewältigung von Problemen, sondern auch um die Lust am Ausprobieren.
Je mehr Stigma es gibt, desto dringender werden solche Strategien – und desto kontraproduktiver wirkt der erhobene Zeigefinger.
Im Idealfall haben wir beides: Tests, PrEP und TasP – und Impfstoffforschung. Dafür müssen wir uns von politischen Entscheidungen unabhängiger machen und dürfen uns nicht allein auf politische Entscheidungsträger verlassen.
Zum Abschluss des Tages wurde in Bezug auf die Kontroverse folgende Frage gestellt: Glaubt hier noch jemand an den HIV-Impfstoff?
49,2 Prozent antworteten mit JA
50,8 Prozent antworteten mit NEIN