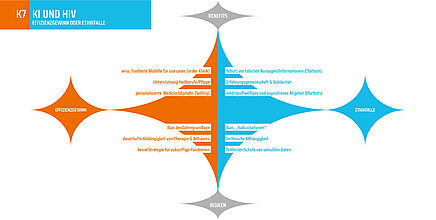
K7 KI UND HIV
Effizienzgewinn oder Ethikfalle?
Referent*innen
Dr. Michael von Wagner | Universität Frankfurt
Simon Herchenbach | Deutsche Aidshilfe
Matthias Kuske | HIV-Aktivist | Göttingen

Kontext
Die Digitalisierung der medizinischen Versorgung und die Personalisierung der Medizin mit digitalen Mitteln – in vielen Fällen KI – schreitet schnell voran. Ärzt*innen und Patient*innen greifen für medizinische Informationen immer häufiger auf Künstliche Intelligenz/Large Language Models (LLM) zurück, zum Beispiel auf Chatbots statt Suchmaschinen. Dabei gibt es für Nutzer*innen in der EU wegen des Datenschutzes noch kein Produkt, das speziell auf Gesundheit und Medizin zugeschnitten ist.
Gleichzeitig entwickeln Forscher*innen in der Medizin neue Formen von KI. Dabei geht es um den „digitalen Zwilling“ eines Menschen, also eine mit möglichst vielen Gesundheitsdaten der jeweiligen Patient*innen angefüllte Anwendung für schnelle und genaue Diagnose und Therapie. Außerdem geht es um hochspezialisierte Modelle, die mit Daten für einen bestimmten Anwendungsfall trainiert sind, zum Beispiel zur Mustererkennung in MRT-Bildern in der Neurologie.
Kann KI das Gesundheitswesen sanieren oder ist KI unmenschlich, wenn es um Beratung und Behandlung geht?
In der Diagnose, gerade mit bildgebenden Verfahren, kann ein spezialisiertes KI-Modell die Ärzt*innen bei neuen Befunden und Erkenntnissen über die jeweiligen Patient*innen unterstützen. Dabei geben Meta-Fallstudien Hinweise darauf, in welcher Reihenfolge – zuerst KI oder zuerst Ärzt*in – die Ergebnisse am genauesten und sichersten sind. Auch in der Pflege kann eine KI unterstützen, etwa bei der passenden Medikation.
Der „digitale Zwilling“ steckt noch in der Entwicklung. Wie bei vorherigen neuen Diagnostiken (CT, MRT) stehen Einordnung und Evaluation noch an. Im Idealfall führt dieses Modell zu einer besseren Verfügbarkeit von Diagnosen und Befunden der Patient*innen für alle Beteiligten. Individuelle Therapie und personalisierte Medizin wird ohne KI nicht mehr möglich sein.
Was die (Erst-) Information zu medizinischen Themen angeht, können Chatbots zum Beispiel auf der Webseite einer Aidshilfe Menschen niedrigschwellig und asynchron weiterhelfen, d.h. zu allen Tages- und Nachtzeiten. Aufbauend auf den Empfehlungen der Aidshilfe müssen die Chatbots allerdings mit den jeweils aktuellen Studien und Richtlinien der Fachgesellschaften gebaut sein, ggf. zum „Urtext“ und den Fachleuten verlinken.
Wir müssen die richtigen Tools entwickeln und integrieren, um den maximalen Output in der medizinischen und pflegerischen Versorgung zu erreichen. Dabei bleibt es die Aufgabe von Ärzt*innen/Heilberufen, die Behandlungs-Beziehung nicht zu verlieren und (menschliche) Schnittstelle zu bleiben.
In der Beratung zu HIV-Infektionen, also einer Krisensituation, ist der menschliche Kontakt und die Resonanz sehr wichtig: Berater*innen reagieren mit Empathie und Gefühlen, und bringen ihre Erfahrung und Expertise ein. Im „Gespräch“ mit einem Chatbot (LLM) kommen häufig falsche Aussagen/Informationen vor, weil es um Textergänzung nach Wahrscheinlichkeit geht, nicht um Korrektheit. Ein Chatbot empfindet keine Empathie, sondern simuliert sie. Im peer to peer-Gespräch hingegen sind die Betroffenen Teil einer Erfahrungsgemeinschaft und erleben Solidarität.
Die Modelle haben aufgrund ihrer Datengrundlage einen Bias beim Thema HIV, spiegeln bzw. wiederholen also die gesellschaftliche und gesundheitspolitische Stigmatisierung und Diskriminierung. Außerdem „halluzinieren“ die Bots mittlerweile auch Antworten, weil sie immer häufiger auf der Grundlage von KI-generierten Daten mit den dementsprechenden Fehlern trainiert werden.
Gesundheitsberatung braucht Verantwortung und Kontextverständnis. Neben dem mangelnden Datenschutz ist die technische Abhängigkeit von US-amerikanischen Herstellern und deren Produkten ein Problem – sie verschafft diesen Unternehmen Macht über sensible Gesundheitsdaten.
KI ist also keine strukturelle Lösung für die strukturellen Probleme im Gesundheitssystem. Wenn neue Angebote angeboten und evaluiert werden, ist auch hier das Motto der Selbsthilfe für die Qualität der Systeme entscheidend: „Nicht über uns, nicht ohne uns.“
Für alle Anwendungsfälle ist zu beachten, dass die Datengrundlage aus der (medizinischen) Forschung für das Training der Modelle in vielen Fällen einen Bias hat, etwa im Bezug auf Gender, Ethnie oder Alter. Diese überträgt sich entsprechend auf die KI.
Die Datenquellen/Trainingsdaten für alle Formen von KI-Anwendungen müssen auf Bias geprüft werden; die wissenschaftlichen Studien zusätzlich auf ihren „Wahrheitsgehalt“ (Repräsentativität, tatsächliche peer review, Plagiat o.ä.).
Für die Patient*innen muss der Datenschutz gewährleistet sein. Dafür kann es etwa in der Selbsthilfe notwendig sein, eigene Chatbots zu programmieren.
Die wissenschaftlichen KI-Modelle/Maschinen mit ihren sensiblen Daten gehören zur kritischen Infrastruktur und müssen dementsprechend vor Hackern geschützt werden.
Zum Abschluss des Tages wurde in Bezug auf die Kontroverse folgende Frage gestellt: Würdest du dich zu HIV von einer KI beraten lassen?
50,0 Prozent antworteten mit JA
50,0 Prozent antworteten mit NEIN